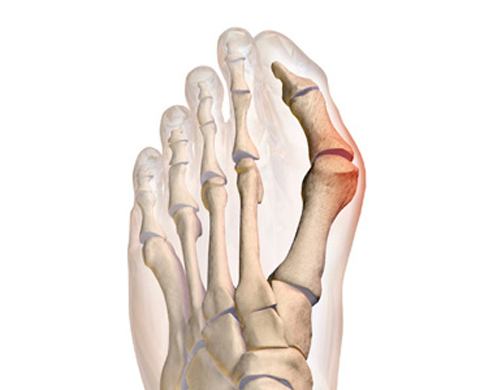
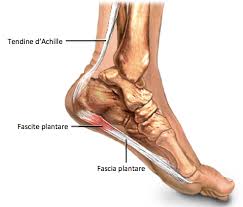
L’alluce valgo è una deformità della parte anteriore del piede conseguenza di una deviazione del primo dito (alluce) verso le altre dita del piede. Questo spostamento causa un tipico rigonfiamento laterale a livello della testa del primo metatarso. L’angolo tra il metatarso dell’alluce e quello del secondo dito si modifica progressivamente, con spostamento della base dell’alluce verso l’esterno. Nel corso degli anni si possono instaurare anche deformità delle altre dita e forti dolori al piede (metatarsalgie).
CAUSE
Chiunque può essere affetto da alluce valgo, ma solitamente è più comune nel sesso femminile. Il disturbo tende a comparire, con maggiore incidenza, in età matura o senile.
Le cause dell’alluce valgo possono essere:
Congenite: le persone che presentano alterazioni del piede presenti dalla nascita (esempio: piedi piatti) hanno più probabilità di sviluppare l’alluce valgo nell’età dell’accrescimento. Esisterebbero, inoltre, alcuni fattori predisponenti connessi ad un’anamnesi familiare positiva (ereditarietà), soprattutto nei casi di alluce valgo giovanile.
Acquisite o secondarie: per le forme rachitiche, traumatiche, infiammatorie ecc. la responsabilità può essere attribuita soprattutto a modelli di calzatura inadeguati alla fisiologia del piede, come ad esempio scarpe con punta stretta, troppo piccole o col tacco alto. Le scarpe che non si adattano adeguatamente costringono l’alluce in una posizione non naturale e non assecondano la corretta pronazione del piede. Anche alcune patologie, come l’artrite reumatoide e la gotta, possono essere responsabili dell’insorgenza dell’alluce valgo. Diverse altre condizioni rendono vulnerabili allo sviluppo del disturbo, come la lunghezza del primo metatarso, l’ipermobilità dell’articolazione metatarsale, il basso tono muscolare, alcune malattie neuromuscolari e del tessuto connettivo (come la sindrome di Marfan) o durante la gravidanza a seguito della produzione di un ormone (la relaxina) che contribuisce a rendere più elastici i tessuti ed i legamenti.
SINTOMI
La progressiva modificazione dell’angolazione dell’alluce può provocare diversi disturbi:
- nelle forme iniziali si infiamma il 1° metatarso e si instaura un tipico rigonfiamento sul lato interno del piede, la cosiddetta “cipolla” (testa del metatarso), che può arrossarsi e gonfiarsi creando una borsite. Il paziente avverte dolore, soprattutto in seguito allo sfregamento con le scarpe, ma anche a riposo. A livello della protuberanza ossea sul bordo esterno del piede, la cute presenta arrossamento o ipercheratosi (ispessimento dello strato epiteliale della cute).
- Nelle forme avanzate la deviazione dell’alluce diventa sempre più marcata e ne risentono anche le altre dita del piede. Dal calcagno e dalle teste di 1° e 5° metatarso il carico si trasferisce su 2°, 3° e 4° metatarso provocando dolore (metatarsalgie) e ulteriori deformità (dita a martello), con anche difficoltà a camminare (a causa del dolore).
POSSIBILI CONSEGUENZE POSTURALI:
A seguito dello stato doloroso e dell’infiammazione cronica locale, si possono creare degli squilibri di carico, soprattutto in fase di deambulazione (perché durante il passo l’alluce è sfruttato per spingere in avanti e bilanciare) e con il tempo il disturbo può evolvere in una vera e propria sindrome posturale creando:
- Tendenza al ginocchio valgo, con dolore della faccetta rotulea interna del ginocchio;
- Rigidità delle anche;
- Accentuazione della curva lombare, associata a lombalgia cronica.
COME PREVENIRE o CONTENERE IL PROBLEMA?
Impacchi di ghiaccio: l’applicazione di un impacco di ghiaccio più volte al giorno sulla zona interessata può fornire sollievo dal dolore ed aiuta a ridurre l’infiammazione.
Indossa calzature adeguate:
La causa più frequente d ell’insorgere dell’alluce valgo è spesso l’utilizzo di calzature non adatte (scarpe a punta e con tacchi alti), perché quando il piede nudo è appoggiato al suolo il carico è diviso per il 55% sul tallone e per il 45% sulle dita; con un tacco di 2 cm il carico si equilibra al 50% tra tallone e dita, ma con un tacco di 9 cm il carico grava per l’80% sull’avampiede per il 20% sul tallone. E quando la calzatura con tacco alto ha anche la punta stretta, l’alluce e il 5° dito vengono spinti verso il centro del piede, cioè in una posizione «in valgo» per l’alluce. La scarpa migliore da indossare, quindi, deve riprendere la forma naturale dell’arco plantare, fornendo sostegno, protezione dagli urti e contenimento del piede (scarpa da ginnastica o mocassino).
ell’insorgere dell’alluce valgo è spesso l’utilizzo di calzature non adatte (scarpe a punta e con tacchi alti), perché quando il piede nudo è appoggiato al suolo il carico è diviso per il 55% sul tallone e per il 45% sulle dita; con un tacco di 2 cm il carico si equilibra al 50% tra tallone e dita, ma con un tacco di 9 cm il carico grava per l’80% sull’avampiede per il 20% sul tallone. E quando la calzatura con tacco alto ha anche la punta stretta, l’alluce e il 5° dito vengono spinti verso il centro del piede, cioè in una posizione «in valgo» per l’alluce. La scarpa migliore da indossare, quindi, deve riprendere la forma naturale dell’arco plantare, fornendo sostegno, protezione dagli urti e contenimento del piede (scarpa da ginnastica o mocassino).
Plantari: sono dispositivi collocati dentro le scarpe, che aiutano a riallineare le ossa del piede e per questo, è importante che si adattino correttamente. Il plantare consente di evitare un sovraccarico della parte anteriore del piede e aiuta a minimizzare la sintomatologia dolorosa. Sono disponibili anche distanziali per evitare l’attrito tra le dita, cuscinetti adesivi e speciali stecche per la correzione dell’articolazione e per raddrizzare l’allineamento dell’alluce.
Vedi link sui distanziatori: https://amzn.to/2AOmJIw; https://amzn.to/2QPPWYM
Ortesi su misura: in alcuni casi, possono essere consigliate ortesi personalizzate per supportare il piede e la caviglia.
Esegui esercizi attivi ogni giorno: vedi video illustrativo!
Trattamenti fisioterapici: possono contribuire a ridurre i sintomi, solitamente si eseguono terapie “antalgiche” contro il dolore e l’infiammazione (laser terapia o ultrasuoni).








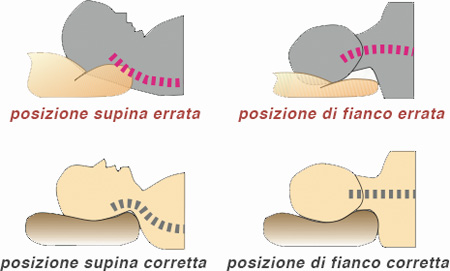
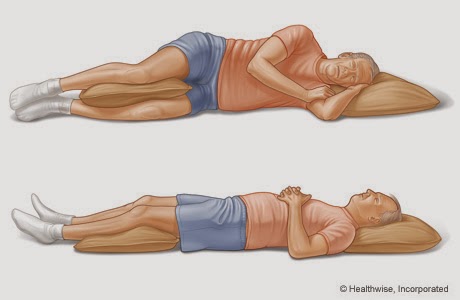
 cervicale varia da persona a persona. Per cui chi ha una notevole lordosi cervicale (a volte accompagnata da cifosi dorsale) avrà bisogno di dormire su un cuscino più alto onde evitare di ribaltare la testa troppo indietro). Viceversa chi ha un tratto cervicale quasi rettilinizzato prediligerà un cuscino basso.
cervicale varia da persona a persona. Per cui chi ha una notevole lordosi cervicale (a volte accompagnata da cifosi dorsale) avrà bisogno di dormire su un cuscino più alto onde evitare di ribaltare la testa troppo indietro). Viceversa chi ha un tratto cervicale quasi rettilinizzato prediligerà un cuscino basso. 
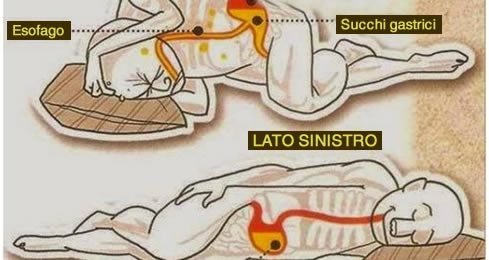







 Ragion per cui l’impatto al suolo è molto più blando (nel caso di acquagym o idrobike) o addirittura totalmente assente (nel caso del nuoto), fortemente consigliati in caso di problemi di schiena, in sostituzione alla corsa.
Ragion per cui l’impatto al suolo è molto più blando (nel caso di acquagym o idrobike) o addirittura totalmente assente (nel caso del nuoto), fortemente consigliati in caso di problemi di schiena, in sostituzione alla corsa.